[PR]上記の広告は3ヶ月以上新規記事投稿のないブログに表示されています。新しい記事を書く事で広告が消えます。
仮に、crvd19(面倒くさいが、私もこの言葉を使っておく。)が結核の一種で、BCG接種がそれに有効だとしたら、これは途轍もない朗報だろう。つまり、結核は重病ではあるが、予防も治癒も可能だし、治療方法も分かっている。そして大多数の人はBCG接種済みだから、普通に社会生活を維持できるわけである。外出自粛も買い占めも不必要になる。何なら、オリンピックの実施も可能かもしれない。(私は開催に反対だが、フェアに判断すればそうなる。)
(以下ウィキペディアより引用)長いので、途中省略。肺結核の症状が、仄聞するcrvd19によく似ていると思うのは私だけだろうか。なお、現代の医者の大半は結核患者をほとんど見たことがないのではないか。そして、crvd19はウィルスが原因だから細菌性の病気である「結核」として治療するというアイデアはまったく想像もしないのではないだろうか。だが、ウィルスだろうが細菌だろうが、顕微鏡無しでは目にも見えない存在で、その違いなど治療される側には不要である。
結核
| 結核 | |
|---|---|
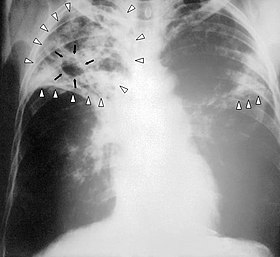 結核患者の胸をX線撮影した写真 | |
| 分類および外部参照情報 | |
| 3,816.2 | 1.4 | 511 |
結核(けっかく、Tuberculosis)とは、マイコバクテリウム属の細菌、主に結核菌 (Mycobacterium tuberculosis) により引き起こされる感染症[2][3]。結核菌は1882年にロベルト・コッホによって発見された。日本では、明治初期まで肺結核は労咳(癆痎、ろうがい)と呼ばれていた。現在でも多くの人が罹患する病気で好発部位は肺であるが、全身の臓器・器官に感染し、顕著な症状を呈している部位名の前後に「結核」を付け加えるなどした呼び方により細分化される(肺結核、肺外結核、カリエス参照)。
世界保健機関 (WHO) によると、結核はHIVの次に死者の多い感染症であり[3]、2013年には900万人の患者が発症し150万人が死亡した[3]。結核による死者の95%以上は低中所得国であり、それらの国々では15-44歳女性のトップ5死因に入る[3]。WHOは2017年にも1000万人が新たに結核と診断され、160万人が死亡したと推定している。このままでは国際連合が持続可能な開発目標(SDGs)で掲げる「2030年までの結核流行終息」達成が難しいとして各国の対策強化を求めている[4]。また世界では50万人の0-14歳児童が結核に感染しており、2013年では8万人(HIV陰性)が死亡した[3]。またHIV患者はリスクが26-31倍となり、HIV患者の4人に1人は結核で死亡している[3]。
感染様式は結核菌を含む飛沫核の吸入による空気感染で[3]、結核患者からの咳、くしゃみ、唾より感染する[3]。世界人口の3分の1が結核菌に感染しており、毎秒の単位で感染患者が発生している[3]。抗菌剤が効かない多剤耐性肺結核 (MDR-TB) や「超多剤耐性」(XDR) の薬剤耐性が問題となっている[5][6]。
疫学[編集]
結核患者の分布は均一ではなく偏在し、多くのアジアやアフリカの国では約80%の人が結核の感染(=発病ではない)検査で陽性を示すが、一方アメリカ合衆国では5〜10%が陽性であるのみである[2]。
アメリカ合衆国で毎年2万5千人が新たに発生し、その40%が結核の流行地域からの移民であると推定されている[2]。
世界保健機関 (WHO) は2010年3月18日、従来の薬による治療が極めて困難な「超多剤耐性」(XDR) 結核の感染が2010年3月時点で、世界58カ国で確認されたと発表した。XDR結核の感染者は推定で、年間2万5000人に上るとした。また、XDRを含めた、薬による治療が難しい「多剤耐性」(MDR) 結核の感染者は08年で年間44万人、死者は15万人に上ったと推計した。2013年のMDR-TB感染者数は48万人に上る[3]。
日本では2000年以降も毎年新たに2万人程度が発症し[8]、2010年の統計では人口10万人あたり18.2人と世界保健機関の「結核中蔓延国」に該当している[9]。厚生労働省によると、2016年は約1万8000人が新たに罹患し(人口10万人あたり13.9人)、約1900人が死亡した。厚労省は2020年東京オリンピックまでの「低蔓延国」(罹患者が10万人あたり10人以下)移行を目指しているが、困難な情勢である[4]。
原因[編集]
結核は、抗酸菌群に属する Mycobacterium tuberculosis(ヒト型結核菌)、M. bovis(ウシ型結核菌)、M. africanum(アフリカ型結核菌)等結核菌群によっておこるが、日本の結核は主に M. tuberculosis による。
なお、Mycobacterium tuberculosis の読みは、日本細菌学会編の『微生物学用語集』にはラテン語読みに準じて「マイコバクテリウム・ツベルクローシス」と記載されている。(正しくはミュコバクテリウム・ツベルクローシス)tuberculosis は英語風に「テュバキュローシス」と読まれることもある。
空気感染が多く肺などの呼吸器官においての発症が目立つが、中枢神経(髄膜炎)、リンパ組織、血流(粟粒結核)、泌尿生殖器、骨、関節などにも感染し、発症する器官も全身に及ぶ。結核菌は様々な器官において細胞内寄生を行い、免疫システムは結核菌を宿主細胞ごと排除しようとするため、広範に組織が破壊され、放置すれば重篤な症状を起こして高い頻度で死に至る。肺結核における激しい肺出血とそれによる喀血、またそれによって起こる窒息死がこうした病態を象徴している。
感染者の大半は症状を発症する場合は少なく、無症候性、潜伏感染が一般的である。但し、潜伏感染の約10分の1が最終的に症状を発症し、治療を行わない場合、発病者の約半分が死亡する。結核菌がこのように最も病原力の強い細菌の一つである原因は、
などによる[10]。結核菌は、細菌を殺す人間の主要な免疫細胞であるマクロファージ(食細胞)の中で繁殖できるという、極めて特殊な機構をもつ[11]。この機構は結核菌がマクロファージのリソソームとファゴソームの融合を阻害する能力を持つことによる[11]。ただし、それでも大半の正常な免疫能力をもつ健常者では、T細胞の助けを借りてマクロファージごと細菌を殺して封じ込めるため無症状か軽い症状で済むが、免疫能力の劣った人間には重い症状が発症する。
- 一次結核
- 吸入された結核菌がリンパ行性、血行性に体中に広がり細胞内に寄生して潜伏する。無症状である。免疫応答が不十分な宿主においては結核症を発症する。典型的には上肺野、肺尖部領域の肺結核を発症する。乳幼児や小児、免疫力の低い高齢者に多く見られる。
- 二次結核
- 成人の結核。
- 再活性化
- 充分な免疫応答が得られても、宿主の免疫機能が後天的に障害されると、結核菌は活性化する。宿主の免疫機能が障害される例としては、加齢、栄養失調、後天性免疫不全症候群(AIDS)、糖尿病、悪性腫瘍、ステロイドや免疫抑制剤といった薬物の使用が挙げられる。
肺結核[編集]
肺結核 (A15) は呼吸器疾患で、日本における感染者の80%は肺への感染である。
症状[編集]
当初は全身倦怠感、食欲不振、体重減少、37℃前後の微熱が長期間にわたって続く、就寝中に大量の汗をかく等、非特異的であり、咳嗽(痰は伴うことも伴わないこともあり、また血痰を伴うことがある)が疾患の進行にしたがって顕在化する。抗菌剤による治療法が確立する以前は「不治の病」と呼ばれていた。
診断・検査法[編集]
(略)
治療[編集]
かつては、抗菌剤のストレプトマイシン単剤の投与で効果があったが、現在は薬剤耐性獲得の危険があるため、単剤での治療は行わない[18]。
イソニアジド (INH)、リファンピシン (RFP)、ピラジナミド (PZA)、エタンブトール (EB)(またはストレプトマイシン (SM))の4剤併用薬物療法を行うべきであると考えられている[18]。ほかに、デラマニド製剤(デルティバ)[19]も使用される。結核菌はこのそれぞれの薬物に耐性をもつものが存在するが、イソニアジドおよびリファンピシンの2剤に耐性をもつ菌は「多剤耐性結核菌」と呼ばれ、治療に難渋することがある。一度発症した場合は、6〜9ヶ月の投薬療法が一般的である[18]。
治療を正確に完了した場合、再発率は5%未満である。しかし、治療中断により結核菌に薬剤耐性ができ、集団感染することが問題となっている。そのため、特にストリートやホームレスの住人に対して、確実な薬の服用を目指した直接監視下短期化学療法 (directly observed treatment, short-course, DOTS) の実施拡大が求められている[20]。
肺結核は空気感染が起こるため、排菌のある結核患者は感染症予防法(感染症の予防及び感染症の患者に対する医療に関する法律)により、負圧設備のある結核病棟への入院が義務づけられている[21]。医療従事者はN95マスク(FFP3マスク)を装着する必要がある[22]。患者の搬送は最低限にすべきであるが、どうしても必要な場合は患者に通常のマスクを、医療従事者にN95マスクを装着し、窓を開けるなど換気に留意する。
喀痰中の排菌のない(ガフキー0号)患者は、強制入院の対象ではない。
(中略)
予防[編集]
ワクチン[編集]
予防策としてBCGワクチンの接種があるが、その実施状況は国により異なる。ワクチンを接種するメリットは、小児の結核性髄膜炎と粟粒結核の頻度を有意に減少させることにある(有効性80%)。しかし、成人の結核症を減少させるという根拠はない(有効性50%)。一方デメリットとしては、ツベルクリン反応を陽性化させてしまうため結核の診断が遅れることにある。また新生児へのワクチン接種は結核リスクを増加させるため、よく議論を行うべきである[27]。
BCGワクチンの接種は、日本では実施されている。アメリカ合衆国では行われていない。ヨーロッパ諸国では行われている国もあるが、フランスなど中止した国もある。英国では10-14歳小児へのルーチン接種は推奨されなくなった[28]。結核菌の頻度が低い地域ではBCGを行うメリットは低く、むしろデメリットが大きいと考えられる。中止したスウェーデン、旧東ドイツ、チェコスロバキアなどは、中止後小児結核が増加した経緯がある。
かつて日本では、まずツベルクリン反応検査を行い、陰性反応が出た者のみにBCGワクチンを接種していたが、2005年4月1日に結核予防法が改定され、ツベルクリン反応検査を行わずに全員に接種する形になった[29]。
なお、日本では2007年(平成19年)3月31日をもって結核予防法が廃止され、結核については感染症の予防及び感染症の患者に対する医療に関する法律(感染症法)に統合され、二類感染症に指定し同法の適用を受けることとなるとともに(感染症法6条3項)、BCGワクチンの予防接種については予防接種法(昭和23年6月30日法律第68号)に再編され定められることとなった。





コメント